甲状腺疾病是现代社会的高发疾病。每10个孕妇中就有一个可能会为此烦恼。专家提醒女性要尽快治疗甲状腺疾病。别让它影响你的怀孕计划。
甲状腺对孕妇的影响
由于环境污染和食物问题,人体对外源激素的摄取量增加,随着生活节奏的加快和工作压力的增加,人体经常处于应激状态,从而干扰或损害甲状腺细胞的结构和正常的内分泌功能,导致甲状腺功能不全和自身免疫性甲状腺疾病等一系列甲状腺疾病,从而对女性生育产生不良影响,应引起不孕。
甲状腺疾病的发病率很高。每10个怀孕的母亲中就有一个会为此烦恼。从一组数据可以看出:不孕妇女中轻度甲状腺功能减退的患病率约为5%-15%;排卵功能障碍的不孕妇女中,促甲状腺激素异常升高的发生率为6.3%;不孕初诊时TSH升高的发生率约为4%。
推测的在不孕症患者中,有相当一部分是甲状腺内分泌功能障碍或甲状腺疾病。而且,它对胎儿的发育有着巨大的影响。
甲状腺的内分泌状态直接影响女性的生殖活动。相当一部分不孕症患者患有甲状腺内分泌功能障碍或甲状腺疾病。它们分泌的甲状腺激素(TH)参与下丘脑-垂体-卵巢轴对月经周期、卵泡发育和排卵的调节,也可能直接影响子宫内膜容受性和妊娠结局。
再生医学是解决甲状腺问题的最佳选择
那么孕妇如何在不影响胎儿的情况下进行干预呢?非药物干预是再生医学的最佳选择。以下是纯干货,无稽之谈是不太直接的内容:
甲状腺调节
-
一。甲状腺功能
-
2。甲状腺调节
-
三。甲状腺功能不全
-
四。甲状腺功能减退的后果
-
5个。甲状腺功能试验
-
6。甲状腺激素替代疗法
-
7号。甲状腺功能支持营养素
-
8个。饮食建议
-
9、建议
成千上万的美国人饱受疲劳、体重增加和认知障碍之苦。许多人认为他们别无选择,只能接受这些似乎与年龄有关的生活质量下降。
甲状腺功能减退症(hydroidism)常被忽视或误诊,这可能是这些症状的根本原因。病人和他们的医生常常忽视甲状腺激素缺乏的一般症状,把他们误认为是正常的衰老。一个
甲亢症(甲亢)比甲状腺机能减退症患者少,但症状同样具有破坏性。亚临床甲亢症以甲状腺激素(T3、T4)水平正常和促甲状腺激素抑制为特征,与心血管疾病尤其是心律失常的发病率增加有关。明显甲亢损害骨健康4,提高血糖水平5,通常引起焦虑6。
幸运的是,TSH、T3和T4的简单血液检测可以显示潜在的甲状腺疾病,并有助于纠正治疗以改善症状。1,2个
本文将讨论甲状腺的功能和调节,甲状腺功能减退和甲状腺功能亢进的系统影响。我们将探讨正确检测和解释甲状腺激素水平的重要性,并提出保持最佳甲状腺激素水平的自然方法。

0一。甲状腺功能
甲状腺是一个蝶形器官,位于颈部和喉部下面。它是由小的液囊组成的。甲状腺富含高碘蛋白甲状腺球蛋白、甲状腺激素(T4)和少量三碘甲状腺原氨酸(T3)。
这两种激素的主要功能是通过控制氧气和卡路里转化为能量的比率来调节新陈代谢。事实上,每个细胞的代谢率都是由甲状腺激素调节的,尤其是T3。七
正常人甲状腺是不可察觉的。甲状腺明显肿大称为甲状腺肿。历史上,甲状腺肿通常是由饮食碘缺乏引起的。然而,碘缺乏引起的甲状腺肿在食盐加碘的国家是罕见的。
02。甲状腺调节
甲状腺T4和T3的产生受下丘脑和垂体的调节。为了确保甲状腺激素水平,下丘脑监测循环甲状腺激素水平,并通过释放促甲状腺素释放激素(TRH)对低水平作出反应。TRH刺激垂体释放TSH。9、10甲状腺激素水平升高,促甲状腺激素分泌减少,从而减少新甲状腺激素的释放。
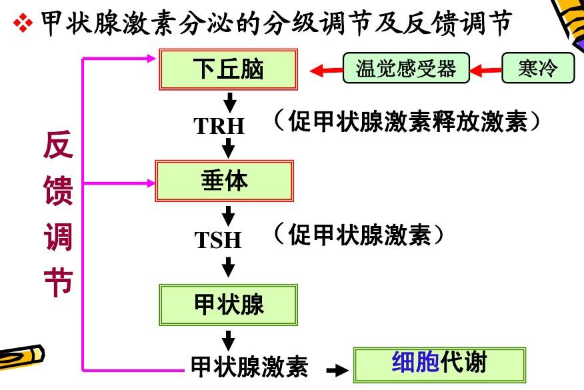
低温也能提高TRH水平。这被认为是帮助我们在寒冷天气保持温暖的一种内在机制。十一
在压力和一些疾病,如库欣综合征,皮质醇水平上升,降低TRH水平和甲状腺激素水平。12,13年
甲状腺需要碘和氨基酸酪氨酸来产生T4和T3。膳食碘缺乏限制了许多甲状腺中T4的产生,导致甲状腺功能减退。十四
T3是甲状腺激素的生物活性形式。T3主要由T4在外周组织中通过硒依赖性辅酶转化产生。各种因素,包括营养缺乏,药物和化学毒性可能干扰T4到T3的转化。十五
另一种参与T4转化为T3活性形式的酶是反三碘甲状腺原氨酸(RT3)。抗三碘甲状腺原氨酸(RT3)无甲状腺激素活性。相反,它阻断细胞的甲状腺激素受体,阻碍正常的T3活性。十六
99%的循环甲状腺激素与载体蛋白结合,使其失去代谢活性。剩下的“游离”甲状腺激素,其中大部分是T3,结合并激活甲状腺激素受体,发挥生物活性。17种载体蛋白数量的微小变化影响未结合激素的百分比。口服避孕药、妊娠和传统的雌激素替代疗法都会增加甲状腺携带蛋白的水平,从而减少游离甲状腺激素的数量。十八
0三。甲状腺功能不全
甲亢
甲亢,是指甲状腺生产了太多的甲状腺激素,会显著加快人体的代谢。甲亢的典型症状包括体重突然减轻,心跳加速,出汗,神经质或易怒。甲状腺功能亢进影响大约人口的1%。19
极端甲亢,或甲状腺毒症,达到顶点称为“甲状腺风暴”。20在这种临床急症,患者心率和血压升高,极端疲劳和高烧。甲状腺风暴大幅增加患者中风和心脏病发作的风险,对高达50%的患者都是致命的,即使有最好的医疗。21
甲亢:你必须知道的
甲亢通常由格雷夫斯病引起,以心跳加速,出汗,神经质,震颤,肌无力,睡眠困难,食欲增加和突然体重增加等症状为特征。22受累者也可能经历甲状腺风暴-一种潜在的致命临床急症。23
格雷夫斯病的治疗24
·甲巯咪唑或丙基硫氧嘧啶等抗甲状腺药物抑制T3生成
·放射性碘,破坏甲状腺过度活动
·甲状腺切除术
·β-阻断剂,可以控制和甲亢相关的高血压和心率增加
甲亢的营养支持
·甲状腺活动增加提高了左旋肉碱从尿液的流失。患有甲亢的个体因此可能需要补充左旋肉碱。25
·左旋肉碱补充剂帮助预防或逆转肌无力和个体的其他甲亢症状。临床试验表明每天2000-4000毫克左旋肉碱对甲亢个体有益。26
·西番莲和缬草是植物性治疗药物,对神经系统27、28有镇静作用,有助于控制甲亢症状。

甲状腺功能减退
甲状腺功能减退是指甲状腺不能产生足够的甲状腺激素,其特点是代谢率下降。甲状腺功能减退的主要症状是疲劳、虚弱、对寒冷的敏感性增加、便秘、不明原因的体重增加、皮肤干燥、脱发或毛发粗糙干燥、肌肉痉挛和抑郁。然而,大多数症状需要数年才能出现。新陈代谢越慢,症状和体征就越明显。如果甲状腺机能减退症得不到及时治疗,症状和体征可能会变得严重,如甲状腺肿、思维迟缓或痴呆。二十九
亚临床甲状腺功能减退症,通常是一种诊断欠佳的甲状腺疾病,其特征是TSH升高,T4和T3水平正常。亚临床甲状腺功能减退症患者是临床甲状腺功能减退症的高危人群。2010年8月31日的研究报告称,8.3%的水中妇女患有亚临床甲状腺功能减退症,而之前没有甲状腺疾病史。一篇2005年的美国家庭医生文章估计,大约20%的60岁以上女性出现亚临床甲状腺功能减退。三十三
有证据表明,标准血TSH检测的参考范围可能导致许多甲状腺功能减退症漏诊。大多数医生接受TSH的参考范围为0.45-4.5μIU/ml,提示甲状腺功能正常。但事实上,TSH高于2.0可能表明甲状腺激素水平低于最佳水平。三十四
根据《柳叶刀》的一份报告,正常范围内的各种tsh水平与不良健康结果相关。三十一
·TSH大于2.0:20年甲状腺功能减退和甲状腺自身免疫性疾病风险增加
·TSH介于2.0和4.0之间:应对T4治疗、高胆固醇血症和胆固醇水平降低
·TSH大于4.0:心脏病风险增加
这种过宽TSH的正常范围导致了另一个单独的问题。甲状腺功能减退症的诊断和治疗患者通常不使用正确剂量的甲状腺激素替代品。2010年11月的研究报告称,大约37%的甲状腺功能减退症患者没有使用正确的测量方法,一半太多,另一半太少。三十五
04年。甲状腺功能减退的后果
胃肠道问题
甲状腺功能减退是便秘的常见原因。甲状腺功能减退引起的便秘可导致肠动力下降。在某些情况下,这可能导致肠梗阻或结肠异常扩大。甲状腺功能减退还与食道运动减退有关,食道运动减退可引起吞咽困难、烧心、消化不良、恶心或呕吐。腹部不适、肠胃胀气和肿胀发生在那些小肠细菌生长继发性消化不良中。三十一
抑郁与精神疾病
惊恐障碍、抑郁和认知改变常与甲状腺疾病有关。甲状腺功能减退常被误诊为抑郁症。2002年发表的38项研究表明,甲状腺功能在双相情感障碍患者中尤为重要:“我们的结果显示,约3/4的双相情感障碍患者有甲状腺疾病史,这可能是次优抗抑郁药的反应。”39
认知衰退
甲状腺功能减退症患者会出现智力低下、信息处理延迟和记名字困难。40例亚临床甲减患者工作记忆下降。感觉和认知过程的速度降低。甲状腺激素和TSH的检测有助于避免误诊和抑郁。四十三
心血管疾病
甲状腺功能减退和亚临床甲状腺功能减退与血液胆固醇水平升高、血压升高和心血管疾病风险增加有关。44是临床甲状腺功能减退患者患心血管疾病的风险几乎是甲状腺功能正常者的3.4倍。四十五
高血压
高血压在甲状腺功能减退症中很常见。在1983年的一项研究中,14.8%的甲状腺功能减退症患者患有高血压,而甲状腺功能正常的患者只有5.5%甲状腺功能减退被认为是继发性高血压的原因。以前的研究表明,血压升高、外周血管阻力增加和低心排血量可能与甲状腺功能减退和舒张性高血压有关
高胆固醇与动脉粥样硬化
“临床甲状腺功能减退的特征是高胆固醇血症和低密度脂蛋白载脂蛋白B的显著增加。”48这些变化加剧动脉粥样硬化,并可引起冠状动脉疾病。43心脏病风险的增加与TSH的增加成正比。甚至亚临床甲状腺功能减退。自身免疫性疾病引起的甲状腺功能减退与血管硬化有关。甲状腺激素替代治疗可以通过抑制斑块的形成来减缓冠心病的发展。51,52个
同型半胱氨酸
甲状腺激素替代疗法治疗甲状腺功能减退症可能降低同型半胱氨酸水平,同型半胱氨酸水平是心血管疾病的一个独立危险因素:“同型半胱氨酸和游离甲状腺激素之间的强逆关系证实了甲状腺激素对同型半胱氨酸代谢的影响。”
C-反应蛋白增加
临床及亚临床甲状腺功能减退症与炎症反应弱程度增高有关。2003年的临床研究发现,CRP值随甲状腺功能减退症的发展而升高,提示CRP可能是甲状腺功能减退症患者冠心病发病的一个额外危险因素。五十四
代谢综合征
在一项超过1500名受试者的研究中,研究人员发现代谢综合征患者具有统计学意义。TSH水平(即甲状腺激素分泌减少)明显高于健康对照组。亚临床甲状腺功能减退也与甘油三酯水平升高和血压升高有关。TSH的轻微升高可能增加代谢综合征的风险。五十五
生殖系统问题
在妇女中,甲状腺功能减退与月经失调和不孕有关。适当的治疗可以恢复正常的月经周期,提高生育能力。五十七
疲劳和虚弱
甲状腺功能减退症的常见症状如畏惧寒冷、体重增加、感觉异常(皮肤刺痛或恐惧感觉)和痉挛,与年轻患者相比,老年患者的症状通常不存在,疲劳和虚弱是甲状腺功能减退症的常见症状。五十八
05年。甲状腺功能检查
促甲状腺激素
TSH水平是筛查甲状腺功能不全最常用的指标。在过去的几十年中,由于实验室灵敏度的提高,使用TSH测量的诊断策略已经改变。目前认为TSH比T4对甲状腺功能减退和甲亢的检测更为敏感。因此,目前一些国家主张TSH是诊断甲状腺功能不全最重要的策略。六十
2008年,许多实验室采用内分泌学会和美国医学会推荐的TSH参考范围值0.45-4.50μIU/ml。虽然这个范围比以前的0.45-5.5μIU/ml要好,但很多临床医生认为它太宽了。59,60,61个
美国内分泌学学会现在推荐的最高限值是3.0μIU/ml。61国家临床生物化学研究所甲状腺疾病诊断指南指出,“超过95%的正常人的TSH水平低于2.5μIU/ml。”62这项政策建议TSH的最高限值应该是减至2.5μIU/ml。六十三
另一方面,目前的研究也显示,低于正常范围的TSH水平可能代表甲状腺激素过量,而在老年患者中,这可能与心血管疾病导致的死亡风险增加有关。64,65个
生命延长提示TSH的最佳水平在1.0~2.0μIU/ml之间,因为一些研究表明TSH的升高可能与心血管不良危险因素有关。26此外,TSH为1.0~2.0μIU/ml,继发甲状腺功能不全的发生率最低。六十六
然而,虽然单独测量TSH是筛查甲状腺功能的有用工具,但延长寿命提倡附加试验,包括免费的T3和T3水平,以提供更全面的甲状腺评估。
注:TSH值随时间、感染和其他因素而波动。2007年发表在《内科学文献》上的一项调查显示,超过50%的TSH水平异常的患者在以后的反复检测后会自发地转变为阳性。67考虑诊断时,TSH不能一次测量。
基础体温
另一种在过去广泛应用的甲状腺身体评估方法,在发展精确的甲状腺功能血液测试之前,是基础体温测试。病人完全休息后立即量体温,醒来后不做任何活动。正常的基础体温是97.6-98.2华氏度。一些替代疗法的实践者认为,连续5天低于97.6华氏度的体温读数是甲状腺功能减退的迹象。一项研究表明,颈椎病患者的基础体温与甲状腺功能减退之间存在显著关系。作者认为,基础体温“结合实验室分析,对颈部创伤后甲状腺功能减退症似乎是一项敏感的筛查试验。”68但基础体温的变化有多种原因,应采用甲状腺血生化试验更准确地评价甲状腺功能。
T4和T3检测
甲状腺激素可以检测它们的自由和蛋白质结合形式。检测蛋白结合的形式和游离的T4和T3通常称为各自的总T4或T3;未结合的形式称为游离的T4和T3。这些测试提供了人体如何制造、激活和对甲状腺激素作出反应的信息。亚临床甲状腺功能减退症时,甲状腺激素水平仍在正常参考范围内,TSH升高。
反向T3
在一些人中,T4和T3激素水平看似正常,但仍表现出典型的甲状腺功能减退症状。这可能是由于反向T3(RT3)的过量生产造成的。RT3是非活性的,可能干扰体内T3的功能。应激和极限运动可通过抑制TSH和T3的产生和提高RT3水平来降低甲状腺功能。69,70个
自身免疫抗体
在评估甲状腺功能时,将临床甲状腺功能减退症的病因视为自身免疫性疾病桥本甲状腺炎也很重要。在这种情况下,身体产生甲状腺抗体,损害甲状腺。Hashimoto甲状腺炎的诊断可以通过标准甲状腺试验和抗甲状腺球蛋白抗体(AgAb)和甲状腺过氧化物酶抗体(TPOAB)的存在。腹腔或面筋敏感的人患自身免疫性甲状腺疾病的风险增加,应及时进行评估。七十二
甲状腺抗体升高通常与慢性荨麻疹(也称为荨麻疹)有关。据报道,高达57.4%的荨麻疹患者有抗甲状腺抗体。2010年8月的论文显示,T4治疗可以改善荨麻疹的瘙痒,但不建议T4治疗,除非患者有甲状腺功能减退。七十五
下丘脑-垂体轴(HPA)
甲状腺、肾上腺和性激素密切相关。如果怀疑甲状腺功能减退,建议同时评估肾上腺和性激素。
附加试验
有时需要活体组织切片或酶研究来确定甲状腺功能不全的明确诊断。体检中发现的甲状腺异常应通过超声或闪烁扫描进一步评估。
甲状腺功能减退,你必须知道
·女性患甲状腺疾病的频率大约是男性的五倍。大约20%的60岁以上妇女有亚临床甲状腺功能减退症。七十七
·如果不治疗,慢性甲状腺功能减退可导致粘液水肿性昏迷,这是一种罕见的危及生命的疾病。当慢性甲状腺功能减退恶化时,就会出现精神障碍、嗜睡、心血管衰竭和昏迷。七十八
·桥本甲状腺炎是美国最常见的甲状腺功能减退症。人体免疫系统错误地攻击甲状腺组织,损害其产生甲状腺激素的能力。桥本甲状腺炎引起的甲状腺功能减退可用甲状腺激素替代治疗。
·桥本氏疾病通常会导致甲状腺功能减退,但也可能引发甲亢症状。80
·甲亢通常由格雷夫斯病引起,会产生抗体绑定甲状腺的TSH受体,刺激甲状腺激素过度生产。20
·桥本甲状腺炎和Graves病之间的区别可能没有之前所认为的那么重要。2009年,研究人员写道:“桥本病和Graves病是一种基本相似的自身免疫过程的不同表现,其临床表现反映了个体患者的自身免疫反应范围。”81这两种疾病可同时或逐个引起甲状腺刺激和破坏。一些临床医生认为,这两种疾病是同一疾病的不同表现。83.4%的Graves病患者在儿童期有桥本甲状腺炎症状。八十四
·孕妇尤其容易患甲状腺功能减退症。怀孕期间,甲状腺产生的甲状腺激素比非怀孕期间多,85个甲状腺也可能轻微肿大。
·妊娠期甲状腺功能不受控制会导致早产、智力低下和产后出血。在孕期与医生密切合作检测甲状腺功能是非常重要的。
· T诊断和监控甲状腺功能减退的测试包括:促甲状腺激素,总T4,总T3,游离T4(fT4),游离T3(fT3),反向T3(rT3),甲状腺过氧化物酶抗体(TPOAb),甲状腺球蛋白抗体(TgAb)。
06年。甲状腺激素治疗
甲状腺功能减退症最常见的治疗方法包括甲状腺激素治疗。甲状腺激素替代治疗的目的是缓解症状,提供足够的甲状腺激素,将升高的TSH水平降低到正常范围。87
传统的治疗总是从合成T4(左旋甲状腺素)制剂如SytoID或左旋氧基开始。低剂量通常在最初使用,因为甲状腺激素的快速增加会导致心肌损伤。八十八
有时尽管进行了T4治疗,甲状腺功能减退仍在继续。在2001的一项研究中,T4并没有比安慰剂更有效地改善认知功能和心理健康症状,尽管游离T3水平有所改善。2010年12月的一项研究将甲状腺功能减退症患者的T3和T4水平与健康人的T4水平进行了比较,并报告说,仅用T4补充剂并不能将健康人的T3水平提高到相同水平。正如您稍后将看到的,缺乏硒等营养物质会阻止身体将T4转化为具有生物活性的T3。
在动物实验中,切除甲状腺的大鼠被单独给予T4。研究人员发现,在血液、组织和器官中,没有单一剂量的TSH、T4和T3恢复正常浓度。在第二年,同样的作者报道了T4和T3联合治疗可以使血液和组织中的激素水平正常化。92其他研究没有证明联合治疗的益处,尽管结果确实表明少数甲状腺功能减退患者受益于T4和T3联合治疗。93,94年
一种被称为酪氨酸的药物组合,以固定的1:4比例将T3和T4的合成结合起来。但是,在老年人使用T3时应小心,因为过量的T3会导致老年人发生严重的心脏事故。九十五
另一种T3药物选择是cytomel,一种T3的合成形式。它可以与T4结合使用。
冷冻干燥甲状腺。甲状腺素、天然苏氨酸和西苏氨酸是含有猪甲状腺粉末的处方药。天然甲状腺提取物自1892年开始使用,并于1939年获得FDA批准。甲胄类药物和大多数其他天然腺体制剂是标准化的,并得到美国药典的批准。
一些临床医生倾向于使用甲甲素,因为它对单独对左旋甲状腺素没有影响的患者来说是有效的。甲状腺功能减退症患者如果用甲状旁腺激素而不是甲状旁腺激素治疗,他们的情绪和大脑功能会有更大的改善。支持天然激素的一个论点是,这些制剂中的其他天然激素和化学物质可以缓冲和增强活性激素的作用。87,92个
最终,甲状腺功能减退症并没有一种正确的治疗方法。相反,最好的选择可能是通过血液检测定期监测甲状腺水平,并系统地尝试各种方法来确定最佳的症状解决方案。有些人可能更喜欢从冷冻干燥甲状腺开始,而另一些人可能更喜欢从T4补充剂开始,如果他们觉得T4单独治疗没有改善,那么就改用T3-T4联合治疗。
甲状腺激素药物的吸收。咖啡、97号铝酸、98号硫酸亚铁(铁)、99号碳酸钙、100号大豆、101号大豆和可能的葡萄柚汁102可以降低甲状腺激素制剂的吸收。大多数医生只是建议病人服用甲状腺激素,避免任何食物或药物。
尽管大多数人在早晨服用甲状腺激素,但2010年12月的一篇论文显示,睡前服用甲状腺药物更有效。一百零三
07年。支持甲状腺功能的营养素
碘
人体需要碘来制造甲状腺激素。上世纪90年代末,三分之二的欧洲国家仍然受到碘缺乏症的影响。2007年,世界卫生组织估计,全世界30%以上的人口(20亿人)碘摄入量不足,测得的尿碘排泄量不足100μg/L,碘盐已被证明对预防碘缺乏有效。莫顿盐业公司于1924年开始销售碘盐。一百零六
胎儿甲状腺功能减退,先天性甲状腺功能减退或先天性碘缺乏综合征,通常由碘缺乏引起。在工业化国家,每4500个婴儿中就有1个是安全出生的。然而,在碘缺乏病地区,先天性碘缺乏病的发病率将增加到20个安全出生婴儿中的1个。因此,碘缺乏仍是智力低下的主要原因。一百零八
孕期T4产量翻了一番,导致每日碘需求量增加。109缺碘孕妇无法产生生长期婴儿正常神经系统发育所必需的甲状腺激素,导致婴儿出生时认知障碍和学习迟缓的风险很高。即使是中度至轻度缺碘的孕妇,其婴儿智商也会降低8-16分。110,111号
避免食用碘盐或坚持低盐饮食的人可能缺碘。素食者也容易缺碘,尤其是当他们吃的食物生长在低碘土壤中时。不吃海产蔬菜的素食者也容易缺碘。一百一十四
低碘和高碘饮食都与甲状腺功能减退有关。支持性研究表明,低尿碘和高尿碘排泄都与甲状腺功能减退有关。高碘摄入也增加了桥本甲状腺炎的风险。一百一十六
高碘或高碘的食物,如海带,被认为对治疗甲状腺功能减退很有用,但这可能只适用于缺碘的人。113114名成人的碘摄入量上限为每天1.1毫克。然而,碘摄入量超过这个水平通常是很好的容忍。一百一十七
根据先前列出的因素,补充所需的碘量因个人而异。在补碘过程中检测甲状腺功能是非常重要的,因为低碘和高碘摄入都会导致甲状腺功能紊乱。
硒
除碘外,硒可能是影响甲状腺功能的最重要的矿物质。甲状腺比其他器官含有更多的硒。硒是一种酶的基本成分,它能从T4中除去碘分子并将其转化为T3;没有硒,甲状腺激素就不能被激活。当患者患有各种类型的甲状腺疾病时,硒的含量被检测到低于健康人。119一些研究者表明,硒的补充增加了T4到T3的转化。硒在保护甲状腺自身方面也起着重要作用。甲状腺细胞产生过氧化氢,用来制造甲状腺激素。硒保护甲状腺免受这些反应引起的氧化损伤。没有足够的硒,高碘水平会对甲状腺细胞造成损害。一二万一千一百二十二
生活在低硒地区的人更容易患桥本氏病。这可能是因为硒缺乏使谷胱甘肽过氧化物酶的作用减弱。因此,硒补充剂被推荐用于桥本氏病的治疗。一百二十五
在2002发表的一项安慰剂对照研究中,德国研究人员在一项实验中报告说,每天给Hashimoto病患者和高水平甲状腺过氧化物酶抗体提供200微克的亚硒酸钠。三个月后,硒治疗组患者甲状腺过氧化物酶抗体水平较治疗前降低66.4%,硒治疗组9抗体水平恢复正常。奥地利研究人员在2008报告说,当他们没有限制甲状腺过氧化物酶抗体水平时,他们无法复制早期研究的结果。
硒缺乏在腹腔疾病中也很常见,这可能是腹腔疾病增加甲状腺问题的频率。一百二十八
严重或持续感染时,血硒、T4、T3、TSH水平下降,T4向T3转化减慢,引起甲状腺功能减退。129由于调节这种转化的酶需要硒,因此假定补充硒可以防止疾病中T3的减少。补充硒可降低感染死亡率,但不能使甲状腺激素水平正常化。T3的抑制作用似乎是由细胞因子介导的,特别是白细胞介素6(IL-6)。感染产生的IL-6和其他细胞因子可能限制了硒化酶的产生,干扰了激素的产生。
锌
锌有助于低T3水平的患者,促进T4向T3的转化。在动物研究中,缺锌使T3和游离T4浓度降低了约30%。总T4水平不受缺锌影响。在一组患者中,低游离T3和正常T4水平、升高RT3、轻度至中度缺锌、口服锌补充剂12个月、正常血清游离T3和总T3水平、降低RT3水平和正常TSH水平。一百三十三
另一方面,像碘一样,锌过多可能会抑制甲状腺功能。134非常高剂量的锌会干扰铜的吸收,导致严重的潜在致命铜缺乏症。因此,建议以铜作为锌的补充。
熨斗。缺铁抑制甲状腺激素的产生,降低甲状腺过氧化物酶活性。在一项研究中,15.7%的亚临床甲状腺功能减退症患者表现为缺铁,而对照组的女性为9.8%。138缺铁性贫血减少,补铁改善,补碘效果明显。用左旋甲状腺素(T4)和铁治疗缺铁性甲状腺功能减退症改善了缺铁性贫血与单纯的铁相比。一百四十
铜
2010年8月的一项研究表明,铜对大脑正常发育非常重要,铜的缺乏使下丘脑无法有效调节甲状腺激素。孕期缺铜小鼠T3的产生量比健康母亲低48%。一百四十一
维生素E
维生素E可减少甲状腺功能减退引起的氧化应激。在一项动物研究中,维生素E对氧化和甲状腺细胞损伤有保护作用。在另一项研究中,维生素E降低了诱导性甲状腺功能减退动物甲状腺细胞的复制数量。一百四十三
维生素D
维生素D缺乏会增加自身免疫性甲状腺疾病的风险。在印度新德里进行的这项研究中,642名受试者(244名男性和398名女性)的甲状腺抗体与维生素D水平呈负相关。此外,其他证据表明,与普通人群相比,甲状腺癌或结节患者维生素D缺乏更为常见。考虑到充足维生素D的许多好处,必要时补充维生素D是有意义的。
维生素B12
甲状腺功能减退症患者通常缺乏B12。在2008年的一篇论文中,巴基斯坦医生报告说,116名甲状腺功能减退症患者检测到维生素B12水平,其中约40%缺乏。146尚不清楚B12缺乏与甲状腺功能减退之间的关系,也不清楚补充B12是否能改善甲状腺功能。然而,由于低B12水平会导致神经损伤,所有甲状腺功能减退患者都应该接受检查。
脱氢表雄酮和孕烯醇酮
日本研究人员报道,与年龄和性别匹配的健康对照组相比,甲状腺功能减退症患者体内DHEA、DHEA硫酸盐和孕烯醇酮硫酸盐的浓度明显降低。一百四十八
姜黄提取物
在2002年的一项小鼠研究中,姜黄提取物治疗被发现可以降低化学诱导的甲状腺功能减退的影响,其基础是甲状腺重量、T4、T3和胆固醇水平。在使用维生素E的小鼠身上,姜黄素(姜黄的一种成分)的类似结果表明,治疗可以防止基础体温下降,保护肝脏。一百五十
红景天
考虑到压力会影响甲状腺状况,一些甲状腺功能减退的人可能会考虑使用红景天等草药。151152能支持肾上腺,改善人体对压力的反应。一百五十三
08个。饮食建议
有些食物含有导致甲状腺肿的物质,可以减少碘的使用。其中包括菜籽油、芸苔类蔬菜(如卷心菜、154个芽甘蓝、155个木薯156和小米)。这些食物中甲状腺肿的实际含量相对较低,但烹调显著降低了这些导致甲状腺肿的物质对甲状腺功能的影响。一百五十八
研究表明,大豆对甲状腺的影响存在相互矛盾的信息。大豆异黄酮确实抑制甲状腺激素合成酶159160,但在其他摄入足够碘的健康个体中不会引起甲状腺功能紊乱。一亿六千一百一十六万二千一百六十三
对于那些甲状腺功能减退症患者,必须谨慎使用导致甲状腺肿的生食品和未经发酵和/或食品加工的大豆食品,并在出现症状时停止食用。
09年。总结性建议
甲状腺激素补充:如果需要补充激素,在绝对健康再生医疗中心找一位经验丰富的医生为你寻找最好的荷尔蒙补充。以下建议可能支持甲状腺激素的产生。
碘:每天高达1150 MCG。一般来说,摄入超过这个量是可以耐受的。正确剂量应由健康医生通过甲状腺功能测试确定
硒:每天200-400 mcg
锌:每天30-80毫克
铜:每天1-2毫克
·姜黄素(高吸收bcm-95?:400-800毫克/天
·天然维生素E:400 IUα-生育酚和200 mgγ-生育酚
·维生素C:每天1000-2000毫克
熨斗:检查是否缺失,如果低则纠正
·维生素B12(甲钴胺):每天1000-2000 MCG
·DHEA:正确的剂量是基于血液测试和医生的建议。典型的剂量范围是每天15-75毫克,早晨服用。绝对健康再生医学中心专家建议,DHEA血清检测应在DHEA替代治疗开始后3-6周内进行,以调整个体的最佳剂量。
·孕烯醇酮:检查是否缺失,如果低则纠正。典型剂量是50-100 mg每天。当补充孕烯醇酮时建议进行完整的激素检测。因为它可能影响其他激素的水平,如孕酮,雌激素,睾酮和/或DHEA.
·红景天:标准提取物250-500毫克/天
·L-酪氨酸:每天500-1000毫克
此外,以下血液测试可能有帮助:
·甲状腺生化检测(TSH、T4、游离T4、游离T3)
·反向T3
·甲状腺抗体生化检测
·女性综合激素生化加测/男性综合激素生化检测/女性生化检测/男性生化检测
·维生素D、25-羟基
引用:不可用


